Dr. Carlos Riera Kinkel
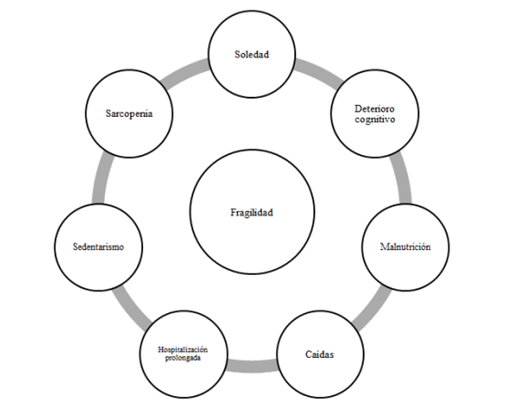
Normalmente atribuimos el síndrome de fragilidad al paciente geriátrico, pero es posible encontrar pacientes no geriátricos con fragilidad, y aquello que vincula esta realidad es la sarcopenia o reducción de la masa del músculo esquelético, tanto en la musculatura de todo el cuerpo como en el corazón. La pérdida de masa muscular producto de la reducción de la actividad física. Esta pérdida de la masa del músculo esquelético es ocasionada por una disregulación endocrina, que favorece estados proinflamatorios y protrombóticos. En la población geriátrica, las estrategias destinadas a reducir la sarcopenia y, por consiguiente, el síndrome de fragilidad, se basan en incrementar el aporte calórico-protéico, asociado a un programa de ejercicio.
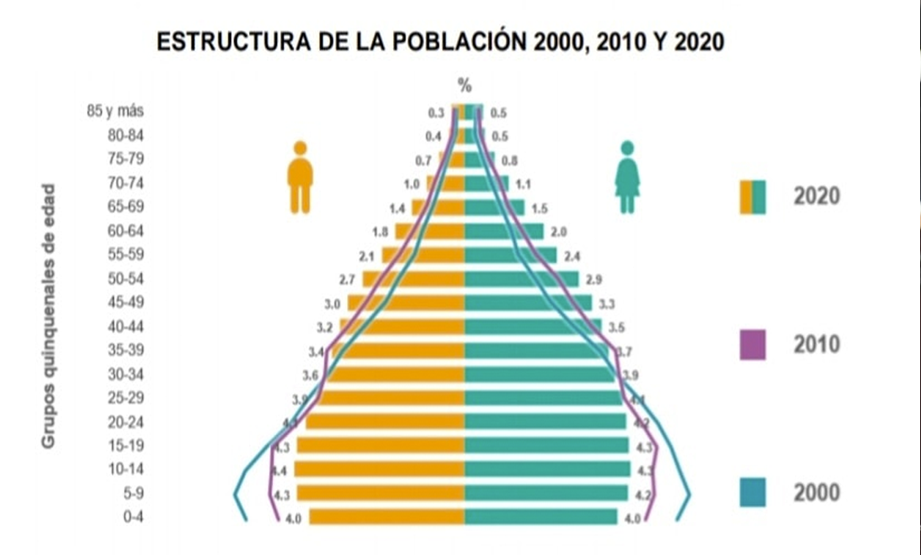
El incremento de la expectativa de vida en nuestro país tiene como efecto el incremento de la población en la tercera década de la vida, lo cual ha causado un ensanchamiento de la pirámide poblacional. [1]
[1] https://hidalgo.quadratin.com.mx/opinion/balcon-politico-se-invierte-la-piramide-poblacional-en-mexico/
Perla Noemí Polanco Tinal, Erika Noemí May Chuc y Sandra Cecilia Esparza González. Síndrome de fragilidad en el anciano. Universidad Autónoma de Coahuila.
A partir de la mitad del siglo XX, el envejecimiento de la población es cada vez más evidente, lo que hace que la población geriátrica se incremente, y con ello la mayor vulnerabilidad de estos grupos. Es por ello que el término “fragilidad” hace referencia a la vulnerabilidad, debilidad y disminución de la reserva fisiológica, en pacientes mayores de 65 años[1], lo cual les impide realizar sus actividades cotidianas, que en muchas ocasiones hay que recurrir a instituciones especializadas para atender un sinnúmero de enfermedades crónico degenerativas, expresada en la presencia de 3 de 5 elementos de los criterios de Fried (un fenotipo a partir de los criterios clínicos o características siguientes: pérdida involuntaria de peso, agotamiento, lentitud en la movilidad, debilidad muscular y bajo nivel de actividad física); 1) pérdida no intencionada de más de 10 libras de peso, 2) sensación de estar cansado, 3) debilidad al cierre del puño, 4) marcha lenta y 5) actividad física reducida. Debe existir entre los pacientes los antecedentes de caídas cotidianas, todas estas características integradas en la primera consulta, y en pacientes con especial atención a los antecedentes de insuficiencia renal, género femenino, obesidad, minorías raciales, residentes de casas de asistencia y/o pacientes con VIH. Si el paciente además tiene consumo de tabaco y pobre actividad física, con vulnerabilidad social, se debe prestar especial atención.
[1] Woodhouse KW, Wynne H, Baillie S, James OF, Rawlins MD. Who are the frail elderly? Q. J. Med. 1988; 68:505-6.
Sin embargo, la evaluación de la fragilidad es dinámica, y aplica en múltiples contextos clínicos, y son criterios que pueden predecir la mortalidad, efectos adversos como delirium y disminución de la funcionabilidad.
La prevalencia de la fragilidad es de 6.9 % en la población ambulatoria, donde la mayoría de los pacientes son de extracción afroamericana, con nivel educativo y socioeconómico medio, con comorbilidades y discapacidad, predomina en las mujeres en un 15%. [1]
Un estudio canadiense de salud y envejecimiento reportó una cohorte de 5 años, donde la incidencia es de 12 de 1, 000 habitantes mayores de 85 años, con un riesgo relativo de 8.5 y muerte del 7.3, para quien presenta datos de fragilidad.
La población europea mayor de 50 años de edad, las mujeres tienen una fragilidad con una incidencia del 25.8 % contra el género masculino donde la incidencia es de 7.8 %.
En la población mexicoamericana en mayores de 74 años se reporta una prevalencia del 54% de prefragilidad y fragilidad del 20 %[2].
La diabetes mellitus es un factor asociado a la aparición temprana de fragilidad en los pacientes mayores de 65 años, representando un riesgo de 2.6 veces más de tener complicaciones.
[1] https://www.medigraphic.com/pdfs/facmed/un-2011/un115c.pdf
[2]Masel MC, Ostir GV, Ottenbacher KJ. Frailty, mortality, and health-related quality of life in older Mexican Americans. J Am Geriatr Soc. 2010;58:2149-53
Tomado de: Raúl Carrillo Esper, Jimena Muciño Bermejo, Carlos Peña Pérez, Ulises Gabriel Carrillo Cortés. Fragilidad y sarcopenia. Revista de la Facultad de Medicina de la UNAM. Vol. 54 No.5: septiembre 2011.
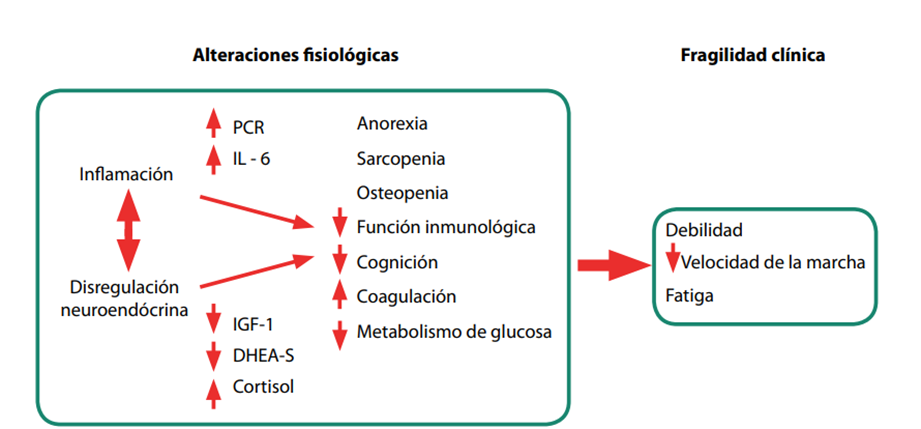
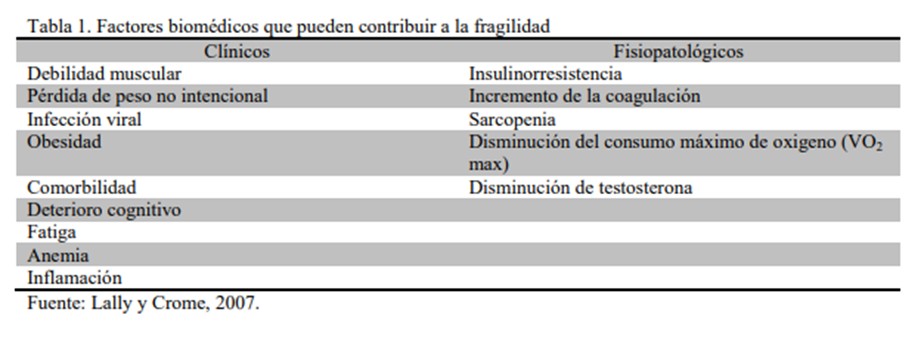
Hay una multitud de elementos que están afectados en el síndrome de fragilidad, tales como alteraciones al sistema inmune, endocrino y músculo esquelético. Desde el punto de vista inmune, existe una correlación proinflamatoria, que concluye en las alteraciones de la coagulación por la modificación de las concentraciones de factor VIII, fibrinógeno y dímero D, así como la elevación de los niveles de proteína C reactiva, Interleucina 6 y factores de transcripción.
Desde el punto de vista endocrinológico, los esteroides sexuales presentan concentraciones plasmáticas disminuidas, como la testosterona sérica, proteínas fijadoras de hormonas sexuales, niveles séricos de andrógenos suprarrenales y hormona del crecimiento, como Factor del Crecimiento -1 (IGF-1). El cortisol tiene variaciones diurnas, que demuestran alteraciones del eje hipotálamo-hipofisiario.
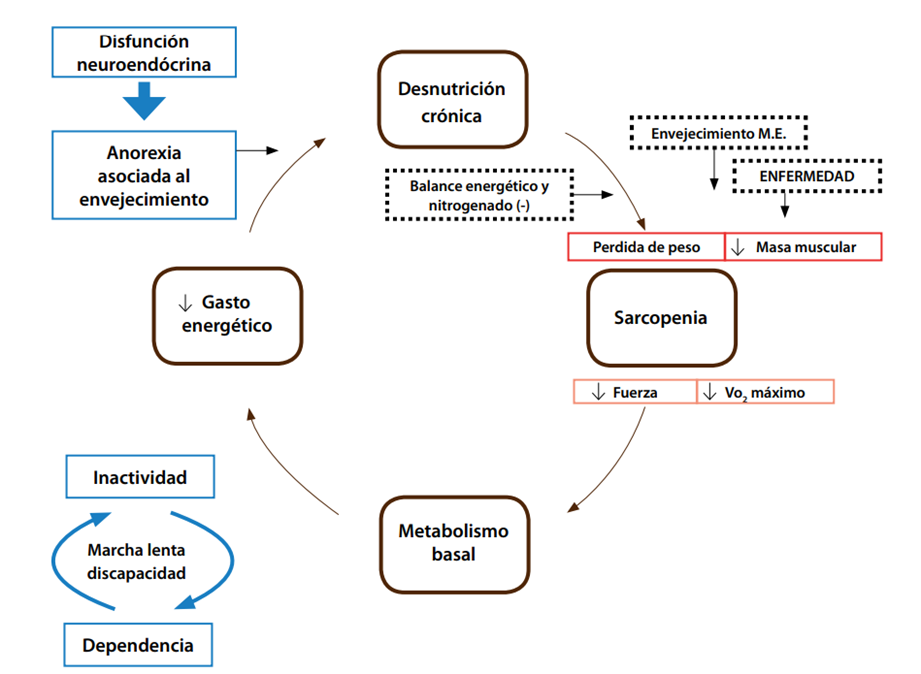
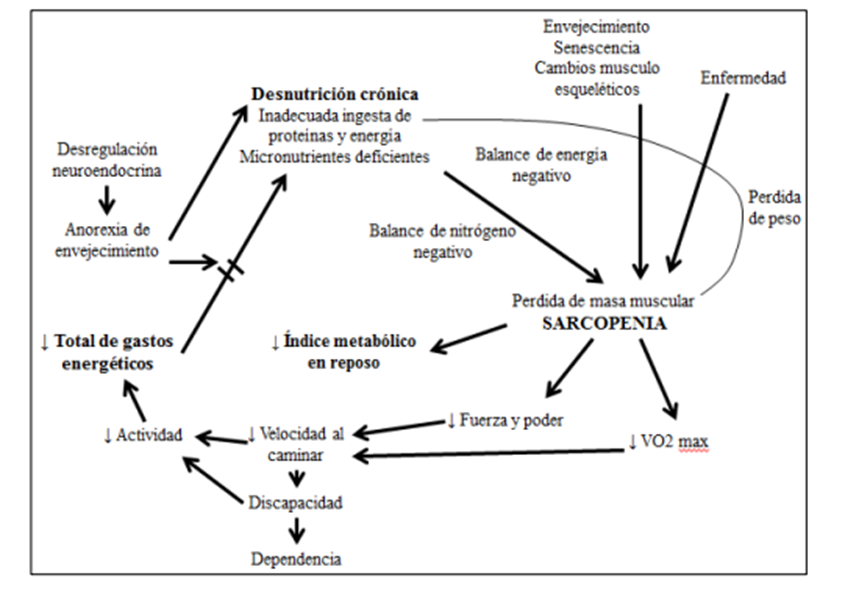
La pérdida tanto de la masa muscular como de la fuerza la llamamos sarcopenia, que puede aparecer desde los 50 años de edad, y un 13 % en pacientes de entre 60 y 70 años, pero la sarcopenia es más prevalente cuando coexiste con el síndrome de fragilidad.
Tomado de: Raúl Carrillo Esper, Jimena Muciño Bermejo, Carlos Peña Pérez , Ulises Gabriel Carrillo Cortés. Fragilidad y sarcopenia. Revista de la Facultad de Medicina de la UNAM. Vol. 54 No.5: septiembre 2011.
En esta fisiopatología la sarcopenia confiere una denervación del número de unidades motoras, y la conversión de fibras musculares rápidas tipo II a lentas tipo I, y el depósito de lípidos en el tejido muscular.
Conclusiones:
Es necesario reconocer la presencia de este síndrome a priori, elaborando estrategias nutricionales y de actividad física que retarden la presentación de este cuadro, aumentando la actividad física al menos con una rutina de 2 a 3 veces por semana, con el incremento del aporte proteico de 0.8 g/kg/día.
El entrenamiento físico deberá de consistir en mejorar la fuerza muscular, mediante entrenamiento de resistencia.
En la siguiente tabla presentada por cruz se correlaciona el dato clínico con la forma de diagnosticar el síndrome de fragilidad.
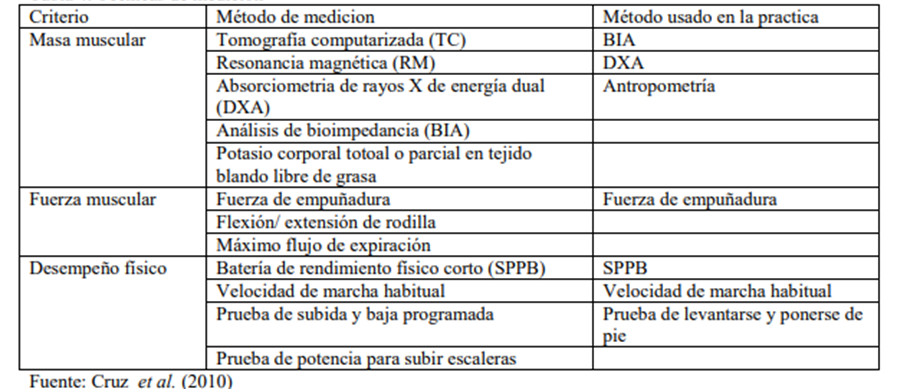
Cruz-Jentoft, A., Landi, F., Topinková, E. y Michel, J. (2010). Comprender la sarcopenia como un síndrome geriátrico. Curr Opin Clin Nutr Metab Care, 13(1), 1–7
